Terapia e internación
Metas internacionales
Las metas internacionales de seguridad de paciente, constituyen una de las estrategias prioritarias que adoptan las instituciones de salud como acciones para asegurar la calidad de la asistencia sanitaria.

¿Qué son las metas internacionales?
Fueron creadas por la Organización Mundial de la Salud (OMS) junto con la Joint Commission International (JCI).
La seguridad del paciente, componente fundamental de la calidad, tiene relevancia tanto para trabajadores de la salud como para los pacientes y familias, ya que pretenden que ambos componentes de la relación asistencial se sientan seguros y confiados en los cuidados que dan y reciben.
Se trata de acciones específicas que mejoran la seguridad de atención, y constituyen políticas institucionales para disminuir los potenciales errores de las personas que ejercen el cuidado sobre otras personas que lo necesitan.
Si bien son 6 metas internacionales, hay 2 mejoras que deben incorporarse y que las encontraremos como meta 7 y 8 en nuestra pagina. Los invitamos a conocer cómo lo hacemos.
Meta 1: Identificación correcta del paciente
Los errores referentes al paciente equivocado pueden ocurrir en prácticamente todos los aspectos del diagnóstico y tratamiento. Actualmente los problemas de identificación, se asocian con frecuencia a las complicaciones producidas en la administración de medicamentos, intervenciones quirúrgicas, pruebas diagnósticas, transfusiones de sangre y hemoderivados, entre otros.
La identificación verbal no ofrece demasiadas garantías ya que los pacientes pueden estar sedados, con pérdida de atención, indiferentes, confusos o simplemente incapaces de responder. Los pacientes pueden tener también barreras de lenguaje, idiomáticas, problemas de audición o ser demasiado jóvenes, aspectos todos que pueden aumentar la probabilidad de errores y atentar contra la seguridad en la atención de los pacientes.
Identificar al paciente con dos indicadores permite asegurar que la atención que brindamos coincida con el paciente correcto.
Meta 2: Comunicación efectiva
La combinación de necesidad de comunicación es muy amplia y variada. Los problemas de traspaso y fundamentalmente la omisión involuntaria de datos es una preocupación internacional. Para reducir los riesgos se han elaborado, distintos métodos estructurados que nos ayudan a los profesionales de la salud a minimizar el riesgo.
Los procesos rutinarios y repetitivos, como es el pase de pacientes, pueden ser mejorados con sistemas de check-list o listados de verificación (IDEAS, I-PASS, SBAR, ERC). Se predefinen los datos que se comunicarán en un proceso estructurado. De esta manera todos los participantes conocen el orden y la manera que se realizará el intercambio de información.
La información que se comunica, dentro del Equipo de Salud, debe asegurar la continuidad de la atención, en todos los niveles y entre todos los profesionales que participan de la misma. Entre las causas de errores más comunes durante la atención sanitaria, se encuentran las fallas en la comunicación.
Estos traspasos ocurren en muchos entornos diferentes dentro de la totalidad de atención: Desde la guardia al servicio de internación o viceversa, entre médicos de un mismo servicio o de servicios diferentes, entre enfermeros entre sí en sus pases de guardia o entre enfermeros y médicos cuando ocurre un evento inesperado. Entre profesionales técnicos de apoyo y médicos o enfermeros.
Meta 3: Seguridad en medicamentos de alto riesgo
Cuando se aborda en un hospital el desarrollo de un programa de prácticas de reducción de errores de medicación con los medicamentos de alto riesgo es necesario reconocer, en primer lugar, la extraordinaria complejidad que tiene el sistema de utilización de los medicamentos en los hospitales.
En este contexto, hay que asumir que ninguna práctica por sí sola va a permitir garantizar la seguridad de la utilización de los medicamentos de alto riesgo, sino que es preciso introducir diversas prácticas en todas y cada una de las etapas que configuran el sistema de utilización de los medicamentos. Por ello se aconseja que se implanten prácticas específicas dirigidas a evitar errores en el envasado, etiquetado, almacenamiento, prescripción, dispensación, preparación y administración de los mismos.
Los daños a pacientes ocasionados por errores de medicación evitables constituyen el 37,4% del total de eventos adversos detectados.
Los incidentes asociados a una mala gestión de medicamentos implican errores con consecuencias graves para los pacientes.
Las transiciones asistenciales son también un momento que puede inducir a errores. Estudios publicados ponen de manifiesto que en alrededor del 50% de los pacientes admitidos en hospitales de agudos se producen discrepancias de medicamentos no intencionadas entre la medicación que tomaba el paciente en el momento del ingreso y la prescripción hospitalaria.
La conciliación de medicamentos es el proceso formal en el que los profesionales de la salud se asocian con los pacientes para garantizar una transferencia de información de medicamentos precisa y completa en las interfaces de atención. El objetivo de la conciliación es disminuir los errores de medicación a lo largo de toda la atención sanitaria, garantizando que los pacientes reciben todos los medicamentos necesarios que estaban tomando previamente en la dosis, vía y frecuencias correctas y que se adecúan a la situación del paciente y/o a la nueva prescripción realizada. Esto asegura que al alta institucional, los pacientes reciban toda la medicación que deben.
En marzo del 2017 la Organización Mundial de la Salud lanza la 3ª iniciativa mundial para reducir a la mitad los daños evitables relacionados con la medicación en los próximos 5 años. Por ello estos medicamentos han sido establecidos como un objetivo de seguridad internacional, siendo un aspecto prioritario en los programas de seguridad clínica.
Material didáctico
Meta 4: Procedimiento correcto, Cirugía correcta, Paciente correcto
La cirugía viene siendo un componente esencial de la asistencia sanitaria en todo el mundo desde hace más de un siglo. Aunque el propósito de la cirugía es salvar vidas, la falta de seguridad de la atención quirúrgica puede provocar daños considerables.
Según la OMS, en países industrializados se han registrado complicaciones importantes en el 3- 16% de los procedimientos quirúrgicos que requieren ingreso, con tasas de mortalidad o discapacidad permanente del 0,4-0,8% aproximadamente. Los estudios realizados en países en desarrollo señalan una mortalidad del 5-10% en operaciones de cirugía mayor.
- Hasta un 25% de los pacientes quirúrgicos hospitalizados sufren complicaciones postoperatorias.
- La tasa bruta de mortalidad registrada tras la cirugía mayor es del 0,5–5%.
- En los países industrializados, casi la mitad de los eventos adversos en pacientes hospitalizados están relacionados con la atención quirúrgica.
- El daño ocasionado por la cirugía se considera evitable al menos en la mitad de los casos.
- Los principios reconocidos de seguridad de la cirugía se aplican de forma irregular, incluso en los entornos más avanzados.
No existe un remedio único para mejorar la seguridad de la cirugía. Para lograr este objetivo es necesario emprender de forma fiable una serie de medidas imprescindibles en la atención sanitaria, no sólo por parte del cirujano, sino de toda una serie de profesionales que trabajen en equipo dentro de un sistema de salud que los respalde, para beneficio del paciente.
El segundo Reto Mundial por la Seguridad del Paciente: La cirugía segura salva vidas, aborda la seguridad de la atención quirúrgica. La Alianza Mundial para la Seguridad del Paciente de la OMS empezó a trabajar en este reto en enero de 2007.
La Lista de verificación o Check List quirurgico es una herramienta sencilla y práctica que puede ser utilizada por cualquier equipo quirúrgico del mundo para garantizar de forma eficiente y
rápida la observancia de medidas preoperatorias, intraoperatorias y posoperatorias que aportan al paciente beneficios demostrados.
Meta 5: Infecciones asociadas al cuidado de la salud
Las IAAS, también denominadas infecciones «nosocomiales» u «hospitalarias», son infecciones contraídas por un paciente durante su tratamiento en un hospital u otro centro sanitario y que dicho paciente no tenía ni estaba incubando en el momento de su ingreso.
Las IAAS pueden afectar a pacientes en cualquier tipo de entorno en el que reciban atención sanitaria, y pueden aparecer también después de que el paciente reciba el alta. Asimismo incluyen las infecciones ocupacionales contraídas por el personal sanitario.
Las IAAS son el evento adverso más frecuente durante la prestación de atención sanitaria, y ninguna institución ni país puede afirmar que ha resuelto el problema. Cada día, las IAAS provocan la prolongación de las estancias hospitalarias, discapacidad a largo plazo, una mayor resistencia de los microorganismos a los antimicrobianos, enormes costos adicionales para los sistemas de salud, elevados costos para los pacientes y sus familias, y muertes innecesarias.
Medidas como Programa de lavado de manos, aislamientos, uso racional de antibióticos, paquete de medidas para prevención en unidades cerradas, son algunas de los determinantes para trabajar en pos de la disminución de este flagelo mundial.
Una vez al mes, durante una semana, llevamos la caja pedagogica de lavado de manos a cada servicio. Participan de la actividad médicos, enfermeros, técnicos, y también pacientes, familia y publico en general. La semana destinada a la caja, la misma recorre todas nuestras instalaciones en un determinado horario y los integrantes de cada servicio que están en actividad “juegan” un poco mientras aprenden o recuerdan.
Meta 6: Prevención de caídas
Las caídas son un importante problema mundial de salud pública. Se calcula que anualmente se producen 646 000 caídas mortales, lo que convierte a las caídas en la segunda causa mundial de muerte por lesiones no intencionales, por detrás de los traumatismos causados por el tránsito.
Cada año se producen 37,3 millones de caídas en el mundo que, aunque no sean mortales, requieren atención médica.
La mayor morbilidad corresponde a los mayores de 65 años, a los jóvenes de 15 a 29 años y a los menores de 15 años. Definir el riesgo en los pacientes hospitalizados es una medida de responsabilidad institucional.
Si bien, no se puede determinar el grado de discapacidad que puede producir, quienes padecen discapacidad a causa de las caídas, y en particular los ancianos, corren más riesgo de necesitar atención a largo plazo e ingreso en alguna institución.
Los programas eficaces de prevención de las caídas tienen como objetivo reducir el número de personas que las sufren, disminuir su frecuencia y reducir la gravedad de las lesiones que producen.
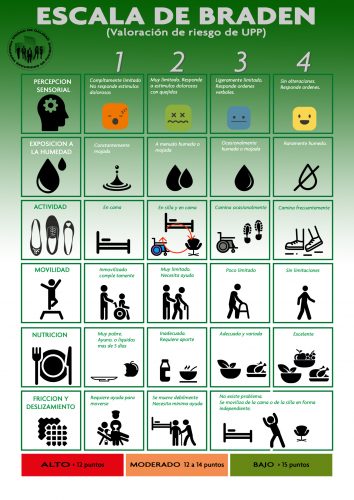
Meta 7: Prevención de úlceras por presión
Las úlceras por presión (UPP) son un problema de salud que durante mucho tiempo ha pasado desapercibido; suponen un empeoramiento en la calidad de vida de los pacientes, dificultando su recuperación.
La Organización Mundial de la Salud (OMS), en su informe sobre la salud en el mundo del año 2010 destaca la promoción y la protección de la salud como aspectos esenciales para el bienestar humano. Teniendo en cuenta esa premisa y en el caso de las UPP se hace necesario contar con estrategias que favorezcan su prevención.
El 10% de los pacientes institucionalizados las padece. Son más frecuentes en pacientes añosos. Aumenta el costo de tratamiento global en salud.
Las UPP provocan en el paciente pérdida de la autoestima y crea dependencia de cuidados de terceros, prolongan el tiempo de internación y ocasionan complicaciones metabólicas e infecciosas.
En un Plan de Seguridad de pacientes su prevención es un objetivo principal. Está demostrado que se logra disminuir el 85% de las mismas cuando forma parte de un objetivo de cuidado.
Meta 8: Reporte de incidentes
El éxito de un sistema de información está determinado en gran medida por las actitudes y percepciones de los técnicos y profesionales de primera línea de atención: enfermeros, técnicos y médicos.
La utilidad de estos sistemas voluntarios radica en:
- Recopilar información relativa a los problemas de seguridad del paciente que el personal percibe o identifica
- Permitir a las organizaciones utilizar esta información para crear mejoras en los procesos, actitudes y estructuras a fin de reducir la probabilidad de la repetición del mismo tipo de error
- Estimular una cultura de apertura hacia el tratamiento de los errores de manera adulta y no punitiva
- Diseminar lecciones aprendidas a fin de crear una cultura proactiva hacia la identificación y detención de otros errores y facilitar la adopción de estrategias de seguridad establecidas.
De allí que puede decirse que el beneficio más marcado que generan los SRVISP es el cambio de cultura, llevando a las unidades e instituciones que lo implementan a niveles de proactividad sorprendentes respecto en la detección de incidentes y el compromiso con el cambio y las mejoras implementadas.
Aula de pacientes
Conozca nuestra aula didáctica cuyo fin es ofrecer recursos para pacientes. Participe más con su atención médica haciendo preguntas, hablando con su médico y entendiendo su condición.